



Para muchas personas afectadas, la miocardiopatía dilatada (MCD) es una condición que no va a limitar la calidad ni la duración de sus vidas. Sin embargo, una minoría de afectados pueden presentar síntomas importantes y existe a veces, incluso riesgo de muerte súbita. Por tanto, la evaluación por un cardiólogo es necesaria para confirmar el diagnóstico y para determinar el pronóstico y el riesgo de complicaciones.
El término miocardiopatía significa "enfermedad del músculo cardíaco".
Se describen cuatro tipos de miocardiopatías.
El contenido de esta publicación pretende cubrir tanto los términos médicos más comunes así como las preguntas más frecuentes de los pacientes con miocardiopatía dilatada y las de sus familiares Ha sido escrito por médicos y enfermeros que tratan con esta enfermedad. El contenido busca recoger las principales cuestiones y preocupaciones de los pacientes y familiares respecto a la enfermedad.
Los términos médicos que describen la enfermedad y que pueden aparecer en las conversaciones con los médicos están incluidos y explicados en el texto. Además las palabras en negrita se explican en un glosario al final del cuadernillo.
La asociación de miocardiopatías inglesa (Cardiomyopathy Association) agradece los comentarios y sugerencias que surgieran para mejorar las siguientes ediciones de este cuadernillo.
El corazón es una potente bomba hecha de músculo (miocardio). Se divide en cuatro cámaras; las dos superiores son las aurículas y son las cámaras receptoras, las dos inferiores llamadas ventrículos son las cámaras encargadas de bombear la sangre.(Figura 1.)
El lado derecho del corazón recibe sangre desoxigenada (pobre en oxígeno) y la impulsa a los pulmones donde recibe el oxígeno y expulsa el dióxido de carbono (producto de desecho).
El lado izquierdo del corazón recibe la sangre oxigenada de los pulmones y la envía a través de las arterias al resto del cuerpo. Existen cuatro válvulas en el corazón que se encargan de que la sangre fluya a través del corazón en una sola dirección.
El latido se inicia y se transmite a través del corazón por un tejido especial que es capaz de generar un impulso eléctrico que hace que el corazón se contraiga.
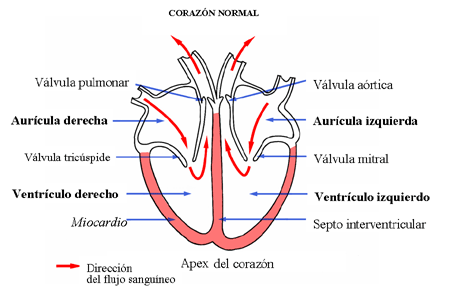
Figura 1. El corazón normal, su estructura y función.
En esta representación de un corazón normal se indican las 4 cámaras cardíacas y las 4 válvulas de un solo sentido. Las flechas muestran la dirección del flujo de la sangre a través del corazón: la aurícula derecha recibe sangre del cuerpo, la transfiere al ventrículo derecho el cual la bombea a los pulmones para recibir oxígeno. La sangre entonces regresa de los pulmones a la aurícula izquierda y entonces se transfiere al ventrículo izquierdo el cual la bombea a todo el cuerpo y comienza de nuevo el ciclo.
La miocardiopatía dilatada (MCD) es una enfermedad del músculo cardíaco que hace que el corazón se agrande y tenga menos fuerza para bombear la sangre. (Figura 2). Las razones por las que el músculo cardíaco se debilita son inciertas, pero el proceso suele ser lento y sólo da síntomas cuando está bastante avanzado.
Como resultado de la enfermedad el corazón se vuelve débil, delgado o flojo y es incapaz de bombear la sangre de forma eficiente al resto del cuerpo. Esto hace que la sangre no expulsada se acumule en los pulmones que se vuelven congestivos, lo que produce la sensación de falta de aire: esto se llama insuficiencia cardíaca.
A menudo existe también insuficiencia cardíaca derecha, que se caracteriza por el acumulo de líquido en los tejidos y órganos del cuerpo, sobre todo en las piernas y en los tobillos, el hígado y el abdomen.
Existen otras causas que también producen dilatación del corazón, incluyendo enfermedades comunes como la enfermedad coronaria, la hipertensión y la enfermedad de las válvulas cardíacas. Éstas pueden causar también insuficiencia cardíaca como en la MCD, y en estos casos se debe tratar la causa subyacente junto con el tratamiento de la insuficiencia cardíaca. En la MCD, por definición, todas estas otras causas han tenido que ser descartadas, y la enfermedad se considera causada por un problema intrínseco del músculo cardíaco.

Figura 2.El corazón dilatado.
En la mayoría de los casos de MCD la causa no se conoce. En estos casos se habla de Miocardiopatía Dilatada idiopática (causa no identificable). Sin embargo hay algunos factores que pueden ser la causa o contribuir al desarrollo de la enfermedad en algunos casos.
Todas las proteínas de nuestro corazón están codificadas por genes que heredamos de nuestros padres. En la última década, el estudio cuidadoso de las familias de los pacientes afectos de MCD ha demostrado ligeras alteraciones en al menos un tercio de los familiares, la mayoría de los cuales no presentan síntomas.
Todavía no existen buenos predictores como para saber quién dentro una familia desarrollará MCD. El screening familiar, con ECG y ecocardiograma, se ofrece habitualmente a los familiares cercanos cuando se diagnostica por primera vez un paciente de MCD.
Es posible realizar pruebas genéticas pero en la actualidad estas pruebas son todavía bastante complejas.
Las personas se enfrentan a muchos virus cada día y normalmente el sistema inmunitario humano es capaz de interceptar y neutralizar dichos virus. Sin embargo, en raras ocasiones, un virus puede afectar el corazón de una persona normal, quien a menudo sólo siente los síntomas de la infección viral. Esta afectación cardíaca se denomina miocarditis vírica, y se produce por un grupo de virus denominados "Virus Coxsackie B". En la mayoría de las personas no suele haber secuelas cardíacas. Sin embargo, se puede producir MCD, si el virus daña de forma extensa y severa el miocardio cardíaco durante la infección inicial o bien, si el virus desencadena una reacción del propio sistema de defensa (sistema inmunitario) que ataca y daña el corazón (ver enfermedad autoinmune).
El sistema inmunitario es el encargado de defender el organismo frente a los invasores extraños, por ejemplo virus y bacterias. Sin embargo, en algunas ocasiones, este sistema defensivo funciona mal, y ataca a los tejidos del propio cuerpo, lo que produce las llamadas enfermedades autoinmunes. En algunos pacientes con MCD existe evidencia de dicho proceso.
El consumo excesivo de alcohol se considera como una causa de MCD. Si el consumo alcohólico excesivo se interrumpe antes de que se produzca un daño irreversible en el corazón, éste puede recuperarse. En algunos casos, el daño producido es ya tan grande que la MCD persiste para toda la vida. Independientemente de la causa de la enfermedad, los pacientes con MCD establecida, deben evitar el consumo de alcohol o reducirlo a cantidades mínimas.
Otras sustancias químicas, como determinados tratamientos anticancerosos pueden causar MCD en raras ocasiones. Es difícil predecir que pacientes pueden desarrollar este efecto adverso, y la función cardíaca a veces se recupera tras el tratamiento.
De forma infrecuente las mujeres durante la mitad o el final del embarazo o precozmente tras el parto, pueden presentar MCD. En estos casos se habla de MCD periparto y ocurre en uno de cada diez mil embarazos. Algunas de estas mujeres podrían tener la enfermedad por alguna de las causas ya comentadas pero la casualidad hace que se manifieste durante la gestación, probablemente por el aumento de las demandas al corazón que supone el embarazo. Este tipo de MCD puede persistir largo tiempo después de finalizado el embarazo.
En la verdadera miocardiopatía periparto, el corazón se recupera entre seis y ocho semanas tras el parto en el 50-60% de los casos, pero puede recurrir en embarazos posteriores. La causa de esta recurrencia es desconocida.
Se desaconsejan nuevos embarazos en aquellas mujeres que no se han recuperado completamente ya que el riesgo de recidivas es del 20-40%, sobre todo si la función cardíaca no se ha recuperado totalmente después de la primera gestación. La recurrencia supondría un riesgo importante para la vida del feto y de la madre.
En las mujeres con MCD y un embarazo inesperado se debe considerar, junto con el médico, el abandono de determinados tratamientos como los IECAS y los beta-bloqueantes ya que podrían dañar al feto. En este caso consulte con su médico inmediatamente.
Los síntomas de la MCD pueden aparecer progresivamente o bien debutar de forma repentina. Según la fase de la enfermedad en que se encuentre el paciente se presentarán distintas combinaciones de síntomas.
La fatiga o dificultad para respirar (disnea) es muy frecuente y se debe a la congestión de los pulmones con líquido que se acumula debido al fallo del corazón para expulsar la sangre hacia delante. Algunos enfermos notan disnea sólo con el ejercicio, otros en cambio la tienen incluso en reposo, lo que indica un estadio más avanzado de la enfermedad.
El líquido a menudo se acumula en los tobillos y a veces en otros lugares como el abdomen. Se debe también al fallo de la bomba cardíaca. Este acúmulo de líquido se denomina edema.
El edema puede ser escaso y aparecer sólo al final del día, pero a veces en los casos avanzados los pacientes presentan mucho edema y durante todo el día.
En la MCD , debido a que el corazón está debilitado, los músculos de las extremidades no reciben una cantidad adecuada de sangre, sobre todo durante el ejercicio. Esto produce una sensación de cansancio y debilidad que puede ser un problema importante en la MCD.
Es una sensación de "golpeteo" en el pecho, como una sensación de latidos rápidos del corazón, o bien "fallos o vuelco" en el pecho o en la boca del estómago. Ocasionalmente se nota en la garganta o en la cabeza.
Las palpitaciones pueden ser causadas por un ritmo cardíaco anormal (arritmia) que puede ser muy rápido (taquicardia) o muy lento (bradicardia). A veces las palpitaciones no se deben a una alteración en el ritmo cardíaco sino que pueden ser debidas a ansiedad.
Si una arritmia altera el flujo de sangre, puede producir síntomas como mareos o incluso desmayo (síncope). El síncope se considera un síntoma serio y se debe acudir al médico si ocurre.
Algunas personas con MCD presentan dolor en el pecho tanto en reposo como durante el ejercicio. Este dolor torácico no se debe, en la mayoría de los casos, a obstrucción en las arterias del corazón.
Algunas personas presentan síntomas y consultan a su médico de atención primaria y es éste el que deriva el enfermo al especialista del corazón. El cardiólogo prestará especial importancia a los síntomas explicados anteriormente y también preguntará sobre si existen antecedentes familiares de enfermedad cardíaca.
El médico realizará una exploración física del paciente y posteriormente una serie de pruebas que son necesarias para el diagnóstico así como para establecer el pronóstico. Dichas pruebas incluyen:
Un ECG registra la señal eléctrica mientras ésta se conduce a través del corazón. Es una prueba sencilla que se realiza colocando unos electrodos adhesivos en el pecho, piernas y muñecas (Figura 3). El ECG puede mostrar cambios que indiquen lesión en el músculo cardíaco, pero no necesariamente la causa de dicho daño. En la MCD, las alteraciones en el ECG no son específicas y pueden aparecer en otras enfermedades.
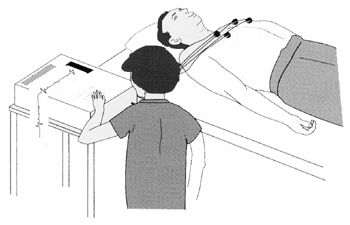
Figura 3. Electrocardiograma o ECG
Un ecocardiograma es una exploración del corazón utilizando ultrasonidos (figura 4). Se obtienen imágenes del corazón a partir de las cuales se puede determinar con bastante exactitud el tamaño del corazón y de su funcionamiento. Esta es la prueba más importante en la MCD ya que confirma la existencia de un corazón agrandado y debilitado.

Figura 4. Aparato de ECO.
Se realiza de pie (en algunos casos acostado) frente a una máquina de rayos X. Nos sirve para valorar el tamaño del corazón y la presencia de acúmulo de líquido en los pulmones. Los hallazgos tampoco son específicos de la MCD.
Consiste en una grabación continua durante 24 horas del ritmo del corazón (aunque puede ser 48 h o más). Es útil para detectar anomalías en el ritmo cardíaco durante la actividad cotidiana. Se coloca una pequeña caja alrededor de la cintura a la que se conectan unos electrodos adhesivos en el pecho. (Figura 5).
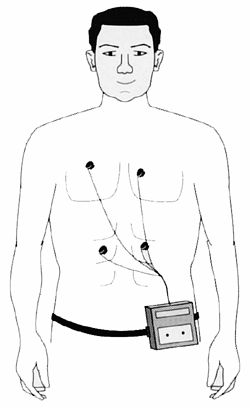
Figura 5. Aparato de Holter
Es una prueba de esfuerzo con algunas variaciones respecto a la que se realiza en los pacientes que presentan dolor torácico o angina de pecho. En este caso durante el ejercicio en bicicleta o en cinta, se controla la respiración, el ECG y la tensión arterial. También se analiza el consumo de oxígeno mediante una pieza que se coloca en la boca y que va conectada a la máquina, que puede ser un poco desagradable durante el ejercicio. Con esta prueba se pueden poner de manifiesto síntomas que no están presentes en reposo y que aparecen al someter al corazón a un esfuerzo importante, y también nos permite medir la mejoría o el empeoramiento de la función cardíaca a lo largo del tiempo.
Normalmente se realiza un análisis general para evaluar determinadas características del paciente. Estos análisis deben incluir hemograma, función renal, hormonas tiroideas, y determinaciones para descartar causas raras de MCD como la hemocromatosis y la sarcoidosis. Los estudios genéticos están disponibles sólo con fines de investigación y se espera obtener resultados en los próximos años.
Se realiza para descartar la enfermedad de las arterias coronarias, que a veces puede parecerse en su presentación a la MCD. El cateterismo se realiza en el hospital, es posible que sea necesario que quede ingresado unas 24 horas, aunque lo más probable es que pueda regresar a su casa el mismo día. Esta prueba se realiza con anestesia local y consiste en pinchar una arteria del brazo o bien de la pierna donde se coloca un tubo de plástico llamado introductor a través del cual se introducen otros tubos de goma que se llaman catéteres. Los catéteres se llevan hasta el corazón con control radioscópico. Después se inyecta una sustancia llamada contraste que dibuja las arterias coronarias y el corazón (angiografía). Una angiografía es una técnica invasiva y tiene por tanto algunos riesgos (pocos) que deberán ser explicados por su médico.
A veces es necesario examinar al microscopio una pieza pequeña del tejido del corazón. La biopsia se realiza, a través de una vena del cuello o de la pierna por donde se introduce un tubo pequeño con unas pinzas con el que se obtienen pequeñas muestras del corazón que se envían al laboratorio para su estudio. Al igual que el cateterismo se realiza con anestesia local y el paciente se va de alta a las pocas horas tras el procedimiento.
Es un tipo especial de cateterismo cardíaco que se realiza para estudiar detalladamente la actividad eléctrica del corazón. Se realiza cuando se sospechan alteraciones del ritmo potencialmente peligrosas. Se realiza a través de un vena (a veces también arteria) de la pierna con anestesia local y sedación ligera si se precisa.
Consiste en introducir mediante una inyección un agente radioactivo de corta duración y en pequeña cantidad mientras el paciente realiza ejercicio en una bicicleta o en cinta. Posteriormente se explora el corazón con una cámara especial (gammacámara) y a través de un ordenador se determina la fuerza del músculo cardíaco.
Algunos pacientes están poco sintomáticos o no tienen síntomas en absoluto. Otros sin embargo desarrollan problemas que requieren tratamiento.
Es una presentación común en la MCD. Ocurre cuando el músculo cardíaco no es capaz de expulsar la sangre de forma eficiente al resto del cuerpo lo que produce un acumulo de líquido en los pulmones o en otros tejidos.
Algunas personas tienen la enfermedad de forma estable con poco empeoramiento de sus síntomas. Otros tienen síntomas fluctuantes que en conjunto se denominan "fallo cardíaco". En este caso se suelen ver afectados tanto el lado derecho como el izquierdo del corazón (insuficiencia cardíaca congestiva) que produce fatiga, hinchazón o edema, ingurgitación yugular (aumento de las venas del cuello que se hacen prominentes), distensión abdominal y sensación de plenitud.
Es una alteración del ritmo cardíaco normal muy frecuente en la MCD. El ritmo cardíaco es irregular y a menudo rápido por lo que causa síntomas como palpitaciones y aumento de la fatiga o trabajo respiratorio. Se puede asociar a un brusco deterioro de los síntomas o desarrollar trombos o coágulos. Para evitar el riesgo de que se produzcan coágulos o trombos en el corazón es preciso iniciar tratamiento anticoagulante (acenocumarol= sintrom® o warfarina= aldocumar®) si aparece la fibrilación auricular.
En la MCD la sangre fluye a través del corazón más lenta de lo normal. Esto permite que se formen trombos o coágulos dentro del corazón debido al remanso de la sangre. Si uno de estos "coágulos" se desprende y pasa a la circulación puede causar daño en el cerebro (infarto o embolia cerebral). Por este motivo, algunos pacientes con MCD, sobre todo en aquellos con corazones muy dilatados es necesario el tratamiento anticoagulante para evitar la formación de dichos trombos.
Las alteraciones en el ritmo cardíaco pueden provocar mareos, fatiga, palpitaciones o a veces no causan ningún síntoma. Algunas de las alteraciones del ritmo que pueden presentarse en la MCD son:
Latidos adelantados aislados. No requieren tratamiento habitualmente, no son peligrosos por si mismos, y pueden encontrarse en gente sana.
Ritmo cardíaco muy rápido, que ocurre con relativa frecuencia en la MCD. Puede provocar bajadas de tensión y síntomas como mareo, falta de aire, o desmayo, aunque a veces no causa ningún síntoma. Suele responder a tratamiento médico o bien al desfibrilador automático implantable (ver DAI).
Raramente ocurre. Es una alteración del ritmo muy grave que consiste en un desorden severo de la actividad eléctrica del corazón. Produce la pérdida de conciencia del enfermo y puede producir la muerte si no se corrige inmediatamente.
El riesgo de muerte súbita en la MCD es pequeño pero puede ocurrir sin apenas síntomas previos o sin aviso. Se debe generalmente a una arritmia severa o bien a una embolia severa. El tratamiento médico y/o el DAI pueden disminuir este riesgo.
Cuando el sistema eléctrico de conducción del corazón falla, el corazón puede latir muy lento. En estos casos puede sentir sensación de "apagón" o "embotamiento" en la cabeza. Si el corazón va muy lento será necesario implantar un marcapasos
Actualmente, la MCD no es una enfermedad curable aunque algunos pacientes mejoran espontáneamente. El tratamiento se realiza habitualmente con fármacos y se dirige a minimizar los síntomas así como a prevenir el desarrollo de complicaciones y la progresión de la enfermedad. Una minoría de los pacientes se deterioran a pesar del tratamiento y requieren trasplante cardíaco.
Los inhibidores de la ECA (enzima convertidora de angiotensina) han demostrado ser eficaces para prevenir la dilatación progresiva del corazón, y por este motivo son beneficiosos en los pacientes con MCD. La mayoría de los pacientes encuentran mejoría de la fatiga con este tratamiento. Además se consideran beneficiosos a largo plazo incluso si no hay mejoría aparente en los síntomas a corto plazo.
Los efectos secundarios aparecen en una minoría de los pacientes e incluyen tos seca, erupción cutánea, sabor metálico y raramente hinchazón de la lengua.
Existe un grupo de fármacos relacionados con éstos, los Bloqueantes de los Receptores de Angiotensina (ARA II) que parecen ser tan beneficiosos como los IECAS y que podrían usarse como sustitutos de los IECAS si aparecen efectos secundarios tales como la tos seca.
Cuando hay insuficiencia cardíaca, el organismo produce adrenalina, que puede perpetuar el daño a nivel cardíaco. Esto puede prevenirse con el uso de betabloqueantes. El uso a largo plazo de estos fármacos mejora los resultados de los pacientes con MCD. Por tanto, y al igual que los IECAS, los betabloqueantes se usan muy frecuentemente aun cuando los síntomas se hayan controlado. Los efectos secundarios ocurren en un pequeño grupo de pacientes e incluyen empeoramiento de la fatiga, enfriamiento de la manos y "pitos" o sibilantes respiratorios. Se deben iniciar a dosis bajas y aumentar progresivamente en función de la tolerancia.
Se usa frecuentemente para controlar la frecuencia cardíaca cuando aparece la fibrilación auricular. A veces, se utiliza incluso cuando el ritmo cardíaco es normal, para ayudar al corazón a contraerse mejor. Normalmente se añade cuando los síntomas no se controlan con los betabloqueantes y los IECAS.
Son pastillas que se utilizan para expulsar del organismo el exceso de líquido mediante el aumento en la producción de orina. Se puede modificar la dosis en función de los síntomas y necesidades del paciente.
Es un tipo de diurético que también reduce la cicatrización o remodelado del ventrículo y ha demostrado mejorar los resultados a largo plazo.
Son fármacos anticoagulantes que se utilizan para prevenir la formación de trombos o coágulos dentro de la circulación. Estos fármacos hacen que la sangre sea más fluida y son muy eficaces para prevenir el infarto cerebral. Son fármacos que precisan un control estricto porque la sobredosificación aumenta el riesgo de sangrado.
Se utiliza en el tratamiento de las alteraciones del ritmo cardíaco. Tiene importantes efectos secundarios que requieren un control estricto. Los efectos secundarios más frecuentes son: fotosensibilidad (alteraciones en la coloración de la piel con la exposición solar), alteraciones del sueño, alteraciones tiroideas, hepáticas, pulmonares y oculares. Normalmente se corrigen tras la retirada del fármaco.
Es posible que para controlar algunas alteraciones del ritmo cardíaco sea necesario realizar un choque eléctrico sobre el pecho. Este choque eléctrico controlado se realiza estando durmiendo el paciente (anestesia general). Puede realizarse de manera urgente (cuando el enfermo está muy afectado) o bien de forma programada. En unos 10 minutos puede despertarse de nuevo.
Hay pacientes con MCD que no responden al tratamiento médico y se deterioran clínicamente de tal forma que su calidad de vida es muy pobre. En esta fase el paciente debe ser valorado en un hospital especializado donde haya una unidad de insuficiencia cardíaca avanzada para decidir la posibilidad de incluir al paciente en lista de espera para trasplante cardíaco.
Cuando un paciente con MCD presenta una alteración del ritmo en la que el corazón late muy lentamente, es necesario colocar un marcapasos. El marcapasos (la batería) se coloca debajo de la piel en la región del pecho por debajo de la clavícula (Figura 6) y se conectan unos cables que llegan al interior del corazón a través de una vena. Esta intervención se realiza con anestesia local y el enfermo es dado de alta poco después tras la revisión del dispositivo (habitualmente a las 48 horas).
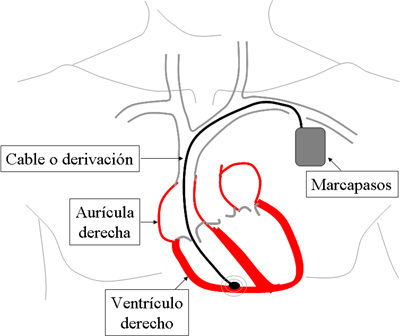
Figura 6. Localización donde se coloca el marcapasos.
Recientemente se han desarrollando unos marcapasos más sofisticados (marcapasos biventriculares), que tienen tres cables y se utilizan en pacientes con insuficiencia cardíaca para ayudar a coordinar ambos ventrículos. Este tipo de marcapasos tiene beneficios en un determinado grupo de pacientes. El cardiólogo valorará este tratamiento de forma individual.
Los pacientes portadores de marcapasos deben ser revisados periódicamente para comprobar el correcto funcionamiento del dispositivo y el estado de la batería.
Hay pacientes que presentan alteraciones del ritmo peligrosas y que no se controlan con medicación. En estos pacientes se implanta un dispositivo llamado DAI, que es parecido a un marcapasos (puede funcionar como tal si es preciso) pero además es capaz de dar un choque de energía interno para acabar con las arritmias malignas. Se utiliza también para prevenir la muerte súbita en pacientes de alto riesgo.
Cuando un paciente desarrolla fallo cardíaco severo puede requerir un trasplante cardíaco. Pero a veces, mientras se espera el trasplante y en casos extremos, se colocan unos dispositivos quirúrgicos que actúan como corazones artificiales (bombas metálicas) llamadas asistencias ventriculares.
Tras el diagnóstico inicial todos los pacientes requieren un seguimiento para controlar la progresión de la enfermedad y ajustar el tratamiento en caso necesario. El seguimiento es muy importante para detectar las posibles complicaciones de forma precoz y poner un tratamiento en el momento adecuado.
El pronóstico es diferente en cada paciente, y las estadísticas globales de la MCD no pueden aplicarse de forma individual. En algunos pacientes se normaliza el corazón con el tratamiento. Otros permanecen estables con algunos ajustes en su estilo de vida. Sin embargo, una pequeña proporción se deteriora a pesar del tratamiento y hay que considerar el trasplante cardíaco como opción final.
En algunos casos la MCD afecta a varios miembros de una misma familia. Esto sugiere la existencia de unas bases genéticas en la enfermedad. No quiere decir que todos los individuos de una familia vayan a padecerla aunque es posible que determinadas personas no tengan síntomas o ni siquiera datos de la enfermedad pero pueden ser portadores del gen que causa la enfermedad.
Una vez que se diagnostica a un individuo de una MCD, se debe ofrecer un estudio cardíaco a los familiares más cercanos (familiares directos) para descartar la enfermedad. Un médico especialista (cardiólogo) realizará una pruebas que no son agresivas, como un ECG y un ecocardiograma.
Aproximadamente el 30% de los familiares tendrá una afectación leve o incipiente de la enfermedad incluso aunque no hayan notado ningún síntoma. Esta forma inicial se llama dilatación del ventrículo izquierdo. Algunos de estos individuos con dilatación del ventrículo izquierdo pueden desarrollar síntomas y llegar a una MCD.
No está claro cual es el mejor tratamiento para los individuos que tienen esta pequeña dilatación del ventrículo izquierdo sin debilidad del músculo, en cualquier caso es preciso realizar controles anuales para iniciar tratamiento preventivo si fuera necesario.
El descubrimiento de que uno tiene una Miocardiopatía puede ser estresante, pero la mayoría de las personas aceptan el diagnóstico. Cada persona tiene diferentes maneras de afrontar estas situaciones y no hay caminos acertados o erróneos. En la primera fase es normal sentirse chocado, enfadado o incrédulo. El estrés, el miedo y la ansiedad pueden en ocasiones ayudarnos a reevaluar o modificar nuestro estilo de vida, y la idea de que todo estrés es malo es falsa. No obstante, cuando estas emociones persisten durante meses y meses o nos sobrepasan, entonces pueden acabar en situaciones médicas que precisen tratamiento como la ansiedad o la depresión.
Un estudio realizado en el Hospital de Saint George en Londres encontró que 2 de cada 5 pacientes con Miocardiopatía tienen un "síndrome ansioso" y uno de cada 5 tenían "depresión". Esto es algo más que sólo estrés, tristeza o pesar. Muchos pacientes además experimentaron problemas en su intimidad física, pero tenían dificultad para comentarlo con su médico.
En la ansiedad aparecen síntomas físicos y psicológicos. Puede sentirse preocupado todo el tiempo, constantemente fatigado o incapaz de concentrarse, irritable o tener dificultad para dormir. Las personas ansiosas pueden notar síntomas corporales como palpitaciones, sudoración, falta de aire al tragar, mareo, desmayo, tensión muscular, indigestión y diarrea. Todos estos síntomas pueden ser interpretados erróneamente como síntomas de Miocardiopatía, y preocuparle perder el control de la situación. Los que lo padecen pueden evitar hablar de los síntomas por miedo a que otras personas los tomen por "locos". La irritabilidad puede provocar conflictos con las personas queridas. Las personas con ansiedad crónica parecen sentir "todo el peso del mundo sobre sus hombros".
Hablar del tema con alguien es el primer paso para encontrar una solución. Los amigos y los familiares pueden ser ideales aunque algunas veces es más fácil hablar con un desconocido. Comentar los problemas con otros pacientes con Miocardiopatías puede ayudar a romper algunas barreras de aislamiento. Los grupos de autoayuda pueden ser útiles si se consigue un grupo de confianza.
Las técnicas de relajación pueden ayudarnos a controlar la ansiedad y la atención. Aprender a relajarse es un proceso lento, como aprender a tocar el piano, y necesita ser practicado con regularidad, no es suficiente con practicar sólo en el momento de una crisis. Los profesionales de la salud pueden enseñarle algunas técnicas de relajación, pero en cualquier caso siempre puede recurrir a una gran variedad de libros y cintas (ver más adelante). En unos pocos casos las raíces de la ansiedad pueden estar más profundas, y necesitar de tratamiento psicoterápico, lo cual puede llevar semanas o meses.
Los médicos pueden prescribir medicamentos para la ansiedad que pueden ser de ayuda en algunos casos. Las pastillas para dormir (o tranquilizantes) como el valium (benzodiacepinas) son muy efectivas pero pueden ser adictivas en sólo 4 semanas de uso continuado. Como tratamiento de corta duración pueden ser útiles pero no deben usarse durante largos periodos. En ocasiones los antidepresivos pueden ser eficaces para el tratamiento de la ansiedad crónica.
Es normal sentirse harto o miserable en algunas ocasiones, pero esta sensación no debe durar mucho tiempo ni debe interferir significativamente en nuestras vidas. Nosotros decimos que en ocasiones alguien tiene "depresión clínica" cuando estos sentimientos persisten e interfieren severamente con nuestras vidas. Los sentimientos en la depresión clínica duran meses y afectan a una variedad de funciones psicológicas y físicas, incluyendo alteración del sueño, pérdida de apetito y pensamientos frecuentes de que la vida no merece la pena. La depresión aparece de forma gradual y uno no se da cuenta de lo deprimido que está. En ocasiones prestamos más atención a los síntomas físicos que al estado psicológico. Algunos síntomas físicos como el dolor en el pecho pueden ser signos de una depresión. La depresión es diferente de la sensación de pesar que uno percibe cuando le dicen que tiene una miocardiopatía; la sensación de "pesar" pasa por diferentes estados de aceptación y reconciliación, mientras que en la depresión los sentimientos persisten durante meses.
Una cierta actividad física regular puede ser eficaz para la depresión leve. Por el hecho de tener una miocardiopatía le aconsejan evitar la realización de un ejercicio vigoroso pero no debería impedirle llevar una vida activa. Consulte con su médico cual es la intensidad de ejercicio físico que puede realizar si tiene dudas en este tema. Las personas con depresión pueden dejar de cuidar de su propio cuerpo, pierden peso y reducen la ingesta de nutrientes esenciales. Mucha gente con depresión tiene insomnio. Los problemas del sueño no le matarán, por lo que no debe preocuparle en exceso. A pesar de todo, el mantener ciertas rutinas en cuanto a la alimentación y el descanso pueden ayudar a su ánimo. El alcohol parece hacernos felices pero en realidad es un depresor. Hay algunos estudios que sugieren que una pequeña minoría de pacientes con miocardiopatía beben, buscando alivio de sus síntomas, pero esto sólo ayuda a empeorar la situación.
Cuando la depresión comienza a ser importante afecta a sus aficiones, relaciones sociales, y ocupaciones, cuando empieza a creer que la vida no merece la pena, cuando los sentimientos negativos persisten largo tiempo, entonces es el momento de buscar ayuda, debería entonces acudir a su médico de familia en primer lugar. La ayuda profesional es en ocasiones necesaria, frecuentemente su médico de familia le recomendará alguna terapia psicológica alguna medicación antidepresiva o probablemente la combinación de ambos. Comentar sus problemas con un especialista puede ser más fácil que con un conocido o amigo. Hay muchas formas diferentes de psicoterapia. La terapia cognitiva busca la estructura de sus pensamientos, y ayuda a sobreponerse a los pensamientos automáticos en la raíz de la depresión. Las terapias dinámicas e interpesonales pueden ayudarle con las relaciones con otros. La terapia de diálogo tarda tiempo en hacer efecto, y es posible que necesite ver a un especialista durante varias semanas de sesiones antes de experimentar una mejoría gradual.
La depresión crónica severa puede tratarse con un ciclo de tratamiento antidepresivo. El tener una miocardiopatía puede limitar las opciones de medicamentos antidepresivos, pero no quiere decir que no haya fármacos antidepresivos que puedan emplearse si los necesitara. Este tratamiento puede tardar varias semanas en hacer efecto. Los antidepresivos actuan sobre ciertas sustancias químicas del cerebro llamadas neurotransmisores. Esto no quiere decir que la depresión no es más que un problema químico, sino que en ocasiones pequeñas mejorías en la química del cerebro suponen unos beneficios importantes en su funcionamiento. Una minoría de los pacientes pueden necesitar de ayuda por parte de un psiquiatra o una unidad de salud mental.
Todos las enfermedades crónicas como la miocardiopatía hacen al paciente convertirse en un experto, y en muchas ocasiones los pacientes llegan a saber más del problema que algunos médicos. Esto tiene más implicaciones psicológicas que físicas. Hablar con otras personas con el mismo diagnóstico puede ser de gran ayuda. Las enfermeras y los médicos que trabajan en las consultas específicas tienen una gran experiencia y conocimiento de la enfermedad. El acceso a un tratamiento psicológico especializado puede ser difícil pero debe consultarlo en caso de necesitarlo. La gran mayoría de las personas acaban aceptando bien la enfermedad, pero algunos necesitan asistencia especializada. Si usted se encuentra en esta situación debe consultarlo con su médico de familia o su especialista en cardiología.
Puede encontrar más información en:
Libros para pacientes ingleses:
Cintas de audio para pacientes ingleses:
Libros, CDs y cintas recomendadas en español.
En general el consumo de alcohol debe evitarse en los pacientes con MCD ya que se considera un tóxico directo para el músculo cardíaco y produce depresión de la función cardíaca. Se aconseja el abandono del alcohol y si esto no es posible la reducción de bebidas alcohólicas o elegir bebidas bajas o sin alcohol.
Existen subvenciones y ayudas para las personas con síntomas discapacitantes o limitaciones severas.
La seguridad social inglesa y la española disponen de distintos programas para personas con enfermedades o discapacidades que necesitan ayuda para desplazarse o precisan cuidadores.
De igual forma existen ayudas para facilitar la incorporación laboral para personas con discapacidades.
A continuación se listan unos teléfonos de información para pacientes ingleses (0845 300 3900, 0800 882200)
Los pacientes españoles disponen de información detallada en la página web de la Seguridad Social y en el Boletín Oficial del Estado También puede consultar temas relacionados en el teléfono 900 166565.
El exceso de peso supone un trabajo extra para el corazón, por lo tanto se recomienda control del peso y hábitos dietéticos saludables. Hay que tener en cuenta que los aumentos rápidos de peso pueden ser debidos a una retención de líquido y deben ser consultados con el médico.
Los pacientes con MCD en situación estable pueden en general conducir aunque se debe valorar cada caso de forma individualizada. En el caso de que se presenten complicaciones serias tales como arritmias, síncopes o pérdida de conciencia, o fallo cardíaco avanzado se aconseja no conducir durante un tiempo hasta que se estabilice la situación.
A continuación se facilita un teléfono de contacto para obtener información en este sentido (pacientes ingleses) 0870 240 0009.
Una vez que se realiza el diagnóstico inicial y se empieza el tratamiento, muchos pacientes pueden volver a una vida normal. Los pacientes con MCD podrán realizar actividad física en la medida que dicha actividad no les produzca síntomas. Si aparecen síntomas debe abandonarse esa actividad física. No suele haber limitaciones para una actividad física de grado moderado, aunque debe realizarse con más calma. El ejercicio en forma de paseos regulares es muy beneficioso en los pacientes con insuficiencia cardíaca, ya que mejora la capacidad cardiovascular.
Debe consultar al médico antes de formar parte de cualquier deporte de competición, o ejercicio físico extenuante, ya que este tipo de actividades deben ser evitadas en pacientes con MCD.
Cuando una persona se diagnostica de MCD, se aconseja la evaluación de sus familiares para determinar si están afectados. El estudio se realizará a los familiares de primer orden como son: hijos, hermanos y padres del afectado.
En el estudio familiar se realiza ECG, ecocardiograma, análisis de sangre y exploración física. Con estas pruebas puede diagnosticarse formas precoces de MCD (ver las familias y la MCD).
Debe ser recomendada por su médico para evitar un brote severo de gripe que pueda suponer una sobrecarga para el corazón.
Es recomendable acudir al médico de atención primaria antes de realizar un viaje. Si se viaja al extranjero, es aconsejable informarse sobre los sistemas sanitarios del país a donde se viaja.
En caso de que viaje a un país de la Comunidad Económica Europea deberá solicitar una tarjeta sanitaria. En caso de que no sea uno de estos países deberá consultar si existe algún tipo de acuerdo sanitario con nuestro país y en su defecto le aconsejaríamos que suscribiera un seguro privado de viajes. Se pueden consultar los detalles para la solicitud de la tarjeta sanitaria en la página de la Seguridad Social Española .
Al igual que en otras afectaciones cardíacas, se suelen encontrar dificultades a la hora de realizar un seguro de vida.
Para los pacientes ingleses con miocardiopatía pueden consultar sobre este tema en la web de la Cardiomyopathy Association.
A veces la MCD se desarrolla por primera vez durante el embarazo o tras el parto y después regresa; es la llamada miocardiopatía periparto (véase causas de MCD), y pueden recurrir en embarazos posteriores.
Las mujeres con MCD previa, son más propensas a presentar problemas durante el embarazo y el parto. A veces la insuficiencia cardíaca puede empeorar.
Las mujeres con MCD que planee tener un embarazo debe ser seguida estrictamente y de forma conjunta por ginecólogo y cardiólogo.
Aunque el tabaco no se relaciona directamente con la MCD, es aconsejable el abandono del tabaco en cualquier enfermedad cardíaca ya que puede acortar la vida.