MurciaSalud
CSUR ERN
Información para pacientes.
- El corazón normal.
El corazón es un músculo especial que se contrae de forma regular y continua, impulsando la sangre hacia el resto del cuerpo y los pulmones. Está formado por cuatro cámaras - dos situadas en la parte superior (las aurículas) y dos en la parte inferior (los ventrículos). La contracción cardiaca se produce como consecuencia de la presencia de un flujo eléctrico que provoca dicha contracción. Estas señales eléctricas se repiten de forma cíclica y cada impulso eléctrico va a generar un latido.
- Miocardiopatía arritmogénica del ventrículo izquierdo (MAVI) .
La MAVI es una enfermedad del músculo cardiaco (una miocardiopatía). Principalmente afecta a los ventrículos del corazón y causa arritmias (un ritmo cardiaco anormal). Puede afectar a ambos ventrículos o incluso a las aurículas, aunque predomina la afectación del ventrículo izquierdo.La enfermedad se denomina Miocardiopatia Arritmogénica, puesto que los síntomas pueden ser causados por la aparición de arritmias.
Esta enfermedad es consecuencia de una alteración en algunas moléculas (proteínas) que son las encargadas de mantener unidas las células musculares cardiacas. En pacientes con MAVI, estas proteínas no se desarrollan de manera adecuada y no consiguen mantener las células musculares unidas. Cuando esto ocurre las células tienden a separarse unas de otras, debilitándose y finalmente muriendo. Posteriormente, el área del corazón donde esto ha ocurrido se inflama y las células son reemplazadas por zonas de cicatriz y tejido adiposo (grasa). Estos cambios van a afectar a la estructura del corazón, y la pared ventricular se adelgaza y debilita.
Aunque la alteración en las proteínas que mantienen las células unidas es la que inicialmente se describió, hoy en día se conoce que hay otras proteínas que pueden causar esta enfermedad, a veces por mecanismos no del todo conocidos. Los genes que albergan alteraciones genéticas más frecuentemente asociadas a la MAVI son: el de la desmoplaquina (DSP), la filamina C (FLNC), la lamina (LMNA), la desmina (DES) o el fosfolamban (PLN), entre otros.
Como consecuencia pueden aparecer dos principales problemas:
- Las señales eléctricas cardiacas que son responsables de la formación del latido pueden afectarse, y así causas arritmias;
- El corazón es incapaz de bombear la sangre de forma normal por la debilidad de las paredes ventriculares.
- Prevalencia y patrón de herencia.
La MAVI es una enfermedad considerada rara si la comparamos con otros tipos de miocardiopatías. Aproximadamente 1 de cada 2000-5000 personas tienen una MAVI.
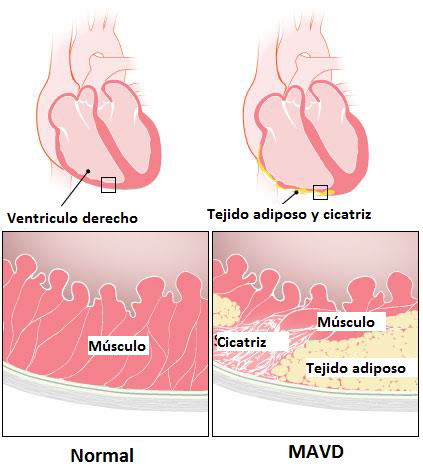
Fuente:Ted Rogers Centre for Heart ResearchLa MAVI tiene una causa genética. Esto significa que es causada por un defecto (una mutación) en un gen que puede ser transmitido en diferentes generaciones de una familia. Un gen es la parte de nuestro ADN que contiene el código para la fabricación de diferentes moléculas (proteínas). La MAVI es causada por una mutación en los genes que contienen el código para el desarrollo de las proteínas específicas del corazón.
Cada persona tiene dos copias de cada gen que puede estar relacionadas con la MAVI. Una mutación en solo una de las dos copias (que provendrá del padre o de la madre) es suficiente para desarrollar la MAVI.Esto es lo que se denomina patrón de herencia autosómico dominante y el padre (o madre) que tenga la mutación tiene un 50% (1 de cada 2) de riesgo de transmitir la mutación a cada hijo. Por tanto, la posibilidad de que un niño no herede el gen mutado es también del 50%. En ocasiones, la MAVI puede tener un patrón de herencia autosómico recesivo, lo que significa que sería necesario tener una mutación en ambas copias del gen (tanto del padre como de la madre) para desarrollar la enfermedad. El tipo de patrón de herencia (autosómica dominante o recesiva) va a depender del gen y del tipo de mutación causante.
En algunos casos, una nueva mutación (de novo) puede ocurrir en el ovocito, en el espermatozoide o en el embrión. En este caso concreto, los padres del niño afecto no van a tener la mutación ni tampoco la MAVI, pero el niño tiene la enfermedad y puede transmitir el gen mutado a su futura descendencia.
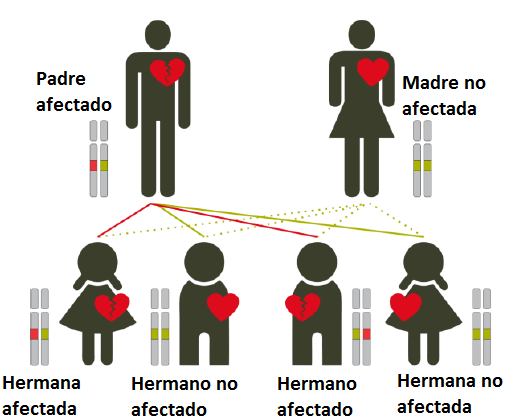
Patrón de herencia autosómico dominante.
- Síntomas.
La MAVI es una enfermedad progresiva, de modo que puede empeorar a lo largo del tiempo. Los síntomas asociados son causados por fallos en la actividad eléctrica, la estructural o en la función de "bomba" del corazón.
La actividad eléctrica en la MAVI puede causar arritmias, que se manifiestan como palpitaciones (sientes que el corazón late muy rápido) y desmayos. El empeoramiento de la capacidad del corazón para impulsar la sangre (sobre todo del ventrículo izquierdo) puede ocasionar sensación de falta de aire, y en ocasiones retención de líquidos localizado a nivel de tobillos, piernas y abdomen.
La enfermedad habitualmente progresa muy lentamente. La inflamación que se produce habitualmente a nivel microscópico, no suele dar síntomas. No obstante en ocasiones esta inflamación puede ser más importante afectando a una parte más extensa del músculo cardiaco. El termino médico para esta situación es miocarditis (inflamación del miocardio, inflamación del músculo cardiaco). Aunque la causa más frecuente de miocarditis no es genética, es importante descartar la MAVI en estos casos.
- Diagnóstico.
Las herramientas más frecuentes para realizar el diagnóstico de la MAVI son la historia médica (tanto familiar como personal), la exploración física, un electrocardiograma (ECG), una ecocardiograma, la resonancia magnética cardiaca (RM), la ergometría o prueba de esfuerzo, una monitorización del ritmo cardiaco (Holter) y un estudio electrofisiológico (EEF).
- ECG (electrocardiograma)
Este es el estudio más básico. Pequeños parches adhesivos (electrodos) son puestos en el pecho, brazos y piernas, y son conectados a través de cables con el electrocardiógrafo, que recoge la actividad eléctrica del corazón durante unos segundos. En ocasiones, es necesario repetir el ECG.
- Ecocardiograma
El ecocardiograma utiliza ondas de ultrasonidos para detectar la estructura del corazón. Un ecocardiograma puede detectar diferentes tipos de cambios estructurales en el corazón, por ejemplo la MAVI o alteraciones en las válvulas. Además, también se puede identificar áreas de adelgazamiento de las paredes cardiacas.
- RM
Una resonancia magnética cardiaca usa un campo electromagnético para crear imágenes del corazón. La máquina consiste en un largo tubo con una camilla en el centro que permite tumbar al paciente. La realización de la RM dura aproximadamente una hora. La RM es una técnica muy buena para mostrar la estructura de nuestro corazón, los vasos sanguíneos e identificar cualquier cicatriz (fibrosis). La resonancia cardiaca es una de las pruebas más importantes para el diagnóstico de MAVI.
- Prueba de esfuerzo o ergometría
La prueba de esfuerzo consiste en la realización de un registro electrocardiográfico antes, durante y después de la realización de ejercicio en una cinta rodante o en una bicicleta estática. De este modo se determina la aparición de cualquier cambio en el patrón eléctrico del corazón que ocurra durante el ejercicio.
- Holter (monitorización del ritmo cardiaco)
El Holter es un pequeño dispositivo digital que se coloca con un cinturón alrededor de la cintura. Además, tiene cuatro o seis electrodos colocados en el pecho registran la actividad eléctrica del corazón durante 24-48 horas o hasta 7 días. Durante la monitorización todas las actividades son anotadas en un diario.
- EEF (estudio electrofisiológico)
El EEF consiste en insertar un catéter a través de los vasos sanguíneos hasta el corazón. A través del catéter se pueden enviar señales eléctricas al corazón haciendo que lata a diferentes velocidades. Todo ello es registradoy puede ser usado para localizar el origen de las arritmias y decidir entre las diferentes opciones de tratamiento.
- Estudio genético
Con el estudio genético se consigue encontrar una mutación en uno de los genes que causa la MAVI en aproximadamente la mitad de las familias.
Debido a que no todos los genes que causan la enfermedad son conocidos, un resultado negativo en el estudio genético (es decir, no se encuentra una mutación) no descarta que se trate de una causa hereditaria.
- ECG (electrocardiograma)
- Tratamiento.
Aunque no hay cura para la MAVI, los tratamientos ayudan a controlar los síntomas y a disminuir los riesgos a largo plazo. El tratamiento está orientado a mejorar la función de bomba del corazón, a controlar las arritmias y disminuir el riesgo de muerte súbita. Si los pacientes tienen un riesgo alto de muerte súbita (por ejemplo, cuando han tenido una parada cardiaca previa) o si los síntomas no pueden ser controlados con medicación, se puede implantar un desfibrilador. El desfibrilador (DAI- Desfibrilador automático implantable) monitoriza de forma constante la actividad eléctrica del corazón y reconoce arritmias graves. El DAI está programado específicamente de forma individualizada para cada paciente. Puede tratar arritmias graves o rápidas enviando impulsos eléctricos o dando choques eléctricos, de modo que restaura el ritmo cardiaco normal. Un DAI está formado por dos elementos: una batería y un electrodo que monitorizan la actividad eléctrica del corazón y envía impulsos eléctricos o choques al corazón. El electrodo puede ser colocado en las cámaras derechas del corazón (a través de los vasos sanguíneos) o por debajo de la piel del tórax que cubre el corazón.
- Estilo de vida y deportes
Hay algunas recomendaciones clave para pacientes (y familias) que son diagnosticados de MAVI que ayudan a prevenir la aparición de arritmias:
- Evitar un ejercicio físico agotador- especialmente intenso, deportes competitivos o levantamiento de pesas.
- Evitar los deportes es importante para la mayoría de los portadores de una mutación.
- Revisiones periódicas para monitorizar cualquier cambio
- Recomendar a los familiares que sean examinados para detectar o descartar la presencia de la enfermedad.
El diagnóstico de la MAVI y la posibilidad de transmitir la enfermedad a los descendientes puede provocar ansiedad y generar una gran incertidumbre. Los trabajadores sociales, psicólogos y especialistas médicos tienen una amplia experiencia y pueden ser de ayuda en este ámbito tanto para el paciente como para los familiares.
- Seguimiento
El cardiólogo te aconsejará sobre la frecuencia necesaria de seguimiento, cuya necesidad dependerá de los síntomas, la edad y el tratamiento.
- Cribado familiar
Si se encuentra una mutación en un gen en un paciente con una MAVI (ver Estudio genético), los familiares de este paciente (empezando con los familiares de primer grado: madre, padre, hermanos/as e hijos) pueden realizarse el estudio genético a través de la unidad especializada en enfermedades genéticas cardiacas. Aquellos miembros de la familia en quienes se encuentra la misma mutación (familiar) son denominados portadores y precisan un seguimiento por el cardiólogo. Aquellos otros en los que no se encuentra la mutación familiar pueden ser tranquilizados.
En caso de que no se haya identificado una mutación en un paciente con MAVI, los miembros de la familia deberán ser evaluados por un cardiólogo para la realización de las diferentes pruebas diagnósticas necesarias.
La MAVI habitualmente se desarrolla después de la pubertad. Sin embargo, algunos niños pueden tener síntomas a edades precoces. Por lo tanto, la recomendación para la valoración de los niños se establece a partir de los diez años.
- MAVI y embarazo
Antes de que se produzca el embarazo es importante realizar una adecuada planificación, discutiendo los posibles riesgos, cambios en la medicación y los cuidados durante el embarazo.
- Nuevo nombre recomendado por la Sociedad Europea de Cardiología
En un documento de expertos en miocardopatías publicado en 2023 por la Sociedad Europea de Cardiología (ESC Guidelines for the Management of Cardiomyopathies) se explica el motivo por el que se prefiere usar los términos de miocardiopatía izquierda no dilatada o miocardiopatía dilatada en lugar de MAVI.
En el futuro este término irá remplazando al de MAVI. La tendencia es a clasificar la antigua MAVI y la miocardiopatía dilatada según la alteración genética que lo produce, como: desminopatía, laminopatía, filaminopatía etc.

Para más información: https://guardheart.ern-net.eu
